Column
| 第71回 骨折の治癒について |
||||||||||||||||||||||||||||||||||||||||||||||||||||||
| <質問> 皆さま、こんにちは。本螺新一郎です。 いつもご愛読いただき、誠にありがとうございます。 実は、本コラムの執筆を仰せつかって、この4月で丸6年を迎えることができました。 これまで様々な質問にお答えする中で、改めて私自身にも勉強になることが多かったように思います。 学者、山に登るが如し と申しますが、私の歩く先には山頂が見えるどころか、恥ずかしながら、足元すら覚束ない有様です。先人の切り拓かれた道を辿るだけで精一杯、まだまだ途半ばであります。 今後も、皆さまの素朴かつ鋭い質問に刺激を受けながら、さらに学びを深め、知啓を磨き続ける所存です。 お堅いご挨拶は、このくらいにいたしましょう。 今月は、いつもと赴きを変えまして、先日、私自身が体験したことから、話を膨らませてみようと思います。 テーマは「骨折の治癒」です。
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||
| <回答> さて、ワタクシも齢(よわい)五十路に達して数年が過ぎました。 身体のアチコチにガタが出てきて、検査の数値と毎日飲む薬の数を武勇伝(≒笑い話)に、不安と強がりに打ち勝つべく、日々を過ごしています。 しかしながら、自分で思う以上に、身体の老化 ~ 運動イメージと実際の動きの乖離 ~ は進行していたようです。 先日、それに、まざまざと気づかされました。 転倒事故と膝蓋骨骨折の発生 朝の通勤途中、駅の階段で足を踏み外してしまったのです。 もちろん、あえなく落下し、右の膝蓋骨(patella, いわゆる『膝の皿』)を粉々に砕いてしまいました(少し大げさ)。 若いころにも、駅の階段で足を滑らせたことはあります。 その時は、受け身が上手く取れて、軽い打ち身と擦り傷で済んだのですが、今回は、全く無防備に落ちてしまいました。 後になって、手足に残された青い打撲痕の位置から察するに、とっさに頭や顔を床にぶつけないよう庇ってはいたようです。その結果、運動エネルギーと落下の位置エネルギーの総和、つまり「1/2×体重×走り下りる速度の2乗+階段の高さ×体重×重力加速度」を右膝へ集中させて、床面に叩きつけた、と。 そりゃ砕けますよね、膝の皿も。 あの日は、いつもの電車の路線が朝から人身事故で、1時間以上も遅れて職場の最寄り駅に到着。開始時間の遅れる実験を何とか持ち直すために、作業の組換え手順をアレコレ考えながら、足早に階段を下りていました。 すると、前日の雨が濡れ残った踏み板に踵を滑らせて、アッと思う間もなく、すってんころり。 床にへたり込んですぐは、「まさか自分が階段から転げ落ちるなんて!」「まともに受け身も取れないなんて!」と、痛みよりも恥ずかしさが勝っていました。しかし徐々に冷静になると、幸いにも頭頸部は無傷だし、目がくらむわけでも、手足が明後日の方向を向いているわけでもなく、見た目に大きな傷や出血もありません。何とか立てるか?と試してみるも、足首と股関節は動かせましたが、右膝に力が入らず、体重をかけるのは無理でした。 ここで、その場にいた優しい乗客の方たちが駅員さんを呼んでくれまして、状況を簡単に説明。救急車をお願いしてもらい、救急外来へ搬送。応急処置を行い、レントゲン(注1)とCT検査(注3)で確認すると、まぁ見事に膝の皿が割れていました。
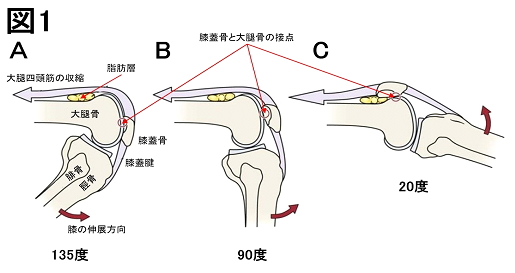
私自身も、検査で撮影した右膝を3DCGで見せてもらったのですが、実に割れ方が見事というか、上下半分に分割され、更に下半分が数個に割れていました。 手術の判断と膝蓋骨の特徴 担当医師も「これは手術するしかないね」と仰って、詳しい手術法のお話を伺いました。 一般的には、ひびが入っただけの場合や、よほど酷い骨折でなければ、保存療法(conservative therapy / conservative treatment)が選ばれます。外部から骨の位置と形を元通りに戻す徒手整復(closed reduction / manual reduction / manipulative reduction)を行い、患部を含む周辺をギプス(gips)で固定して安静に保ち、骨がつながるのを待つのです。 ちなみに、日本人は、ギ「ブ」スと濁音で読む方が多いのでご注意を。さらにいうと、”gips”は「石膏(≒硫酸カルシウム(CaSO4))」を意味するオランダ語が語源で、英語では”cast(キャスト)”を使います。意外に思われるかもしれませんが、これ、お芝居の「配役」という意味の「キャスト」と同じ単語です。動詞だと「(釣り糸や網を)投げる」ですし、「サイコロを振ること/出た賽の目/(転じて、出た賽の目の)運」なんて意味もありますね。なかなかに含蓄の深い単語です。 おっと、閑話休題。では、手術の必要な「よほどの酷さ」とは、どのようなものでしょうか。まずは、折れた骨が皮膚を突き破った開放骨折(open fracture)です。これは、さすがに素人目にも「酷い」と分かりますよね。その他、元の位置からのズレが大きい/大きな骨の中央が折れた/細かく砕けた、など徒手整復の難しい骨折が「手術の必要な酷さ」に相当します。 特に、関節など「動く」骨や下肢のように「体重を支える」骨が折れたときは、手術を選ぶことが多いようです。ただし、保存療法と比べると、手術は、患部を切り開いて整復するので、侵襲が大きい分、患者さんにも負担がかかります。とは言え、手術で「正しい位置に固定」することで、早期に患部を動かせるようになり、骨折部位の回復と社会復帰を早められるメリットは無視できません。保存療法と手術、どちらにせよ、折れた骨がくっつくには時間がかかります(後述します)。ですから、医師は、患者さんの容態(年齢/体力/患部の位置や状態)と生活環境(サポート体制など)を考慮して、最善な治療法を提案します。 私の場合、割れた膝の皿(膝蓋骨)は、膝関節という「動く」かつ「体重を支える」骨で、大小複数個に「細かく砕けた」状態です。しかも、脛骨(cnemis, けいこつ / いわゆる”すね”の内側の骨)とつながる膝蓋腱(Patellar tendon, しつがいけん)からは下向きに、大腿骨(thigh bone, だいたいこつ / 太ももの骨。哺乳類の骨では最長)につながる大腿四頭筋(quadriceps femoris, だいたいしとうきん / 太もも前面の筋肉)からは上向きに引っ張られて「元の位置からのズレが大きい」となれば、上記した手術の必要な条件のほとんどに当てはまりますね。 元々、膝蓋骨は、筋や腱(tendon / sinew, けん / 筋肉と骨をつなぐ繊維)に埋め込まれて、関節をスムーズに動かすための、種子骨(sesamoid bone, しゅしこつ)という骨の仲間です。膝関節を屈伸するときに、大腿四頭筋と大腿骨の遠位部末端(膝関節を作る先端)の摩擦を和らげ、筋の収縮を回転運動に変換する滑車の役割を果たしています(図1)。
つまり、そもそも膝蓋骨は、靭帯(ligament, じんたい / 骨と骨をつなぐ繊維)や筋、腱に引っ張られて、位置を固定していない骨なのです。 どうやって、こんな大切で厄介な骨を手術するのでしょうか? 手術法とインプラントの種類 骨折の手術は「骨接合術」と言います。特別な専用器具を使って折れた骨を整復し、固定するのです。特に、生体に埋め込む医療器具をインプラント(implant)と言います。整形外科(orthopedic surgery)で、骨を固定するインプラントは、多くが金属製で、以下のものがあります。
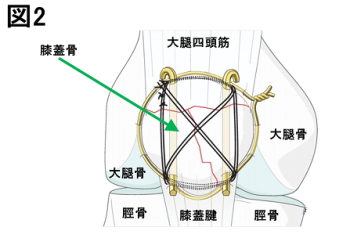
さらに酷い状態や特殊なケースでは、創外固定(External fixation)といって、皮膚の上からピンなどを骨に打ち込み、体の外から患部を固定する方法が取られることもあります。 今回、私の膝蓋骨骨折には、テンション・バンド・ワイヤリング法(tension band wiring)という術法が行われました(図2)。
何と言うか、ガチガチに固めているんですね。 リハビリ開始とその意義 そのおかげで、手術痕が塞がり次第、すぐにリハビリ(physical rehabilitation)を開始できます。私は、術後2日目から始めました。安静にし過ぎると、すぐに患部以外の筋肉まで落ちてしまいますし、関節も曲がらなくなってしまいます。予後を万全にしたいのであれば、できる限り早い、リハビリが大切です。私、まだまだ寝たきりになりたくないですからね。 いや、正直、やり始めた頃は、けっこう痛かったですが(苦笑)。 実際、患部を冷やすアイシング(icing)と鎮痛剤が無かったら、耐えられなかったと思います。ちなみにアイシングの鎮痛と消炎の効果は、医療だけではなく、スポーツの現場でも重要視されています。その鎮痛作用は、患部の冷却による神経伝達速度の低下が関与しています。ただし炎症については、発熱はともかく、充血は回復の前段階でもありますから、消炎効果が過ぎて血行不良となれば、損傷組織の回復が遅延するので、過度の冷却には注意です。 もちろん「手術痕が塞がる」とはいえ直後の話、手術では骨の手前まで切開していますから、縫合によって皮膚と皮下組織が「”いちおう”閉じて止血している」というだけで、無茶な動かし方をすれば、パックリと裂けてしまいます。ですから、まずは真っ直ぐに脚を伸ばし、サポーターを巻いて固定します。 そして、リハビリのとき、サポーターを外して、患部(膝)と周辺組織(上は太もも、下は指先から足首/ふくらはぎ)を優しくマッサージします。血管/神経/筋/腱/靭帯に沿って、さすったり揺らしたり、軽く皮膚をつまんだりするイメージですね。ようするに、患部の血行を良くするのです。その後、膝に荷重をかけないように手で支えながら、少しずつ関節を動かします。理想は135度ですが、はてさて、そこまで回復なるか?!(頑張ります) 骨の構造と再構築メカニズム リハビリで患部を動かすことは柔軟性を回復するだけでなく、血行を良くするという意味では、骨の再生にも有効です。そもそも組織としての骨は、硬くシッカリしたイメージと裏腹に、分解/吸収/形成を日々繰り返しています。私たちの骨は、子供から成長するときに増えるだけではないのです。 もしかすると聞いたことのある読者もおられるかもしれませんが、1か所の骨は3~4年周期で120日ほどかけて新しくなり、成人で、ざっくり毎年1割程度の骨が作り変わると言われます。そして、それは大人になってからも死ぬまで続くのです。この、骨の作り変わりが、骨再構築(bone remodeling)です。あるいは、そのまま骨リモデリングとも言います。ある意味、骨再構築の能力があるからこそ、子供から大人に骨格が成長し、折れた骨がくっつく訳です。 かつて、ビーグル犬(Beagle)を高重力下で飼育する実験がありました。簡単に言うと、犬の飼育小屋をグルグル振り回し続け、遠心力で地上の2倍にした重力を与えて育てるのです。同じお母さん犬から生まれた子供たちを使って、片や普通に飼育、片や小屋をブン回す(高重力)という比較試験です。結果、高重力で育てたビーグル犬は、普通環境の兄弟に比べて、足の骨が短くなると同時に、断面積が増えました(太くなった)。ただし、骨の量は同じでした。つまり、身体を作る素材は同じなのに、高重力環境に適応して、骨格が作り替わったことを意味します。ちょっと、今では動物倫理的に再現実験は不可能でしょうが……。 では、次に、骨折が治る過程を見てみましょう(図3)。
骨折から間もない炎症期(inflammatory phase)では、患部の出血から周辺が低酸素状態になり、骨折部末端が壊死します。続いて、血小板(platelet, (注4))が凝集して、出血部に血腫(hematoma)と呼ばれる血の塊を作り、サイトカイン(細胞が分泌する生理活性物質の総称)を分泌します。
白血球の仲間(好中球やマクロファージ / 本コラム第29回)は、血小板のサイトカインを感知して集まる性質があり、患部で壊死した組織を吸収します。また、サイトカインに含まれる成長因子によって、患部の周辺に血管新生(angiogenesis)が起こり(≒充血)、組織を再構築するために必要な各種の細胞が集まって増加します。この一連の反応は、炎症によって生じています。ですから、先ほど、アイシングで触れたように、過度の消炎は回復を遅延させるため、注意が必要なのです。痛みを抑えることとのトレードオフ(trade-off)、まさに匙加減ですね。 炎症期に続く修復期(reparative phase)では、まず、骨髄から供給される幹細胞が軟骨細胞(chondrocyte)と破骨細胞(osteoclast)に分化し、軟骨細胞が損傷部の隙間を埋めるように増殖します。同時に、回復した筋膜(periosteum)からは、骨芽細胞(osteoblast)が供給されます。軟骨(cartilage)を自身に充填して肥大化した軟骨細胞は、アポトーシス(apoptosis / 細胞自死)して軟骨だけが残ります。すると破骨細胞が軟骨を分解し、その痕を骨芽細胞が骨で埋めるのです。こうした急速な変化(軟骨細胞 → 軟骨 → 新生骨)で、骨折部に仮骨(callus)が作られます。仮骨は過剰に形成されるため、X線画像上の見た目は、骨が太くなったように見えるのですが、まだ強度は低いです。ここでの無理は再骨折の危険性を高めます。 修復期で十分な量の仮骨形成が進むと、再構築期(remodeling phase)に移行します。骨折部の外側から、破骨細胞による骨の吸収と骨芽細胞による骨の充填を繰り返して、仮骨の癒合(一体化)が始まります。患部周辺の骨とともに再構築を繰り返しながら、骨の連続性と強度を取り戻し(骨癒合)、ようやく骨折前と同様の形態が戻るのです。 ちなみに、より正確な、骨再構築の模式図が、図4になります。色は地味ですが、主役は、骨芽細胞です。
骨という組織は、なかなかにダイナミックですね。実は、こうした医学的な面白さだけではなく、骨には更に面白い物理的な性質があります。それは、圧電効果と呼ばれる現象です。圧電効果とは、特定の物質に圧力を加えたとき、その表面に電荷が生まれる現象です。この、物質の変形と電界発生の関係を利用した圧電素子は、現代の私たちには無くてはならない科学技術でして、それこそ、ライターやガスコンロの着火装置に始まり、マイクやスピーカーもそうですし、センサーや電子回路、精密機器にも使われています。 余談ですが、この圧電効果を発見したのはフランス人の物理学者、ピエール・キュリー(Pierre Curie)とジャック・キュリー(Paul-Jacques Curie)の兄弟です。なんだか聞き覚えありませんか? そうです。弟ピエールの奥さんは、マリ・キュリー(Marie Curie)。いわゆる、キュリー夫人(Madame Curie)なのです(注5)。
閑話休題(2回目)。どんな物質にでもあるわけではない圧電効果が、なぜか物質としての骨にもあります。生きた組織としての骨が持つ電気的性質ではなく、取り出して洗って乾燥させた、モノとしての骨の性質です。それを見つけたのは日本人でした。 深田栄一と保田岩夫のお二人による1957年の発見です(敬称/所属略)。つまり、物理的な刺激によって、骨に電気が生じるのです。そして、実は、電気的な刺激が、細胞レベルの骨再構築を活性化させることも分かってきました。つまり、骨を物理的に刺激することで電気が生じ、骨の成長や再構築が早まるというのです。先に触れたビーグル犬の実験も、これで説明できます。骨にかかる力が、身体を支えるために最適な形を作る訳です。 つまり、骨折も、完全に固定しては、治癒が遅れます。とは言え、刺激が強すぎると、固まる前に壊れます。適度な刺激が大事なのです。実際、私もリハビリに使っていますが、患部に超音波を与えることで、回復の早まることが実証されています(回復期間が40%ほど短縮 / 2016年から保険適用)。
骨の物理的特性と治療の最終段階 ここまで解説してきましたが、その後どうなるか、と言いますと、折れた骨が癒合して、周辺組織も充分に回復したところで再手術を行う予定です。いわゆる抜釘(ばってい)手術です。インプラントは、生物学的な安全性を充分に評価された材料で作られていますが、日本では、骨がつながったら再手術をして取り除く場合が多いです。とはいえ、私の場合でも、数ヶ月は先の話にはなりますね。 しばらくは足が不自由ですが、松葉杖(crutch / 私は1本使いなので単数形)にも慣れてきましたし、リハビリもサボらず頑張りますよ。できる限り、早期回復に努めます。 さて、次回から、7年目に突入です。 今後とも、本コラムに変わらぬご愛顧を賜れましたら幸いです。 |
||||||||||||||||||||||||||||||||||||||||||||||||||||||